Поджелудочная железа — важнейший орган не только для пищеварительной системы, но и для всего организма в целом. Воспаление поджелудочной железы (панкреатит) — тяжёлая патология, оно чревато серьёзными последствиями и опасными для жизни осложнениями. Каждому человеку необходимо понимать механизм возникновения, причины и перспективы этой серьёзной патологии, т. к. в последнее время панкреатитом заболевает всё большее количество людей, болезнь приводит к сложнейшим системным нарушениям и нередко — даже к гибели пациента.
Поджелудочная железа: её роль и функции в организме
Панкреатит — это заболевание поджелудочной железы воспалительно — дегенеративного характера. Чтобы понять, каковы проявления панкреатита, от чего зависит симптоматика и как себя вести, чтобы избежать заболевания, необходимо знать, что из себя представляет сама поджелудочная железа.
Поджелудочная железа обладает функциями смешанной секреции — внешней и внутренней.
1. Гормоны внутренней секреции, которые отвечают за уровень сахара и жиров в крови:
— инсулин;
— глюкагон;
— липокаин.
Инсулин — снижает глюкозу в крови путём повышения её потребления клетками организма.
Глюкагон — антагонист инсулина по своим функциям: повышает сахар крови, препятствуя его расщеплению клетками.
Липокаин — отвечает за нормальный уровень жиров в организме, препятствуя гиперлипидемии.
2. Внешняя секреция поджелудочной железы состоит в производстве поджелудочного сока, который выделяется в двенадцатиперстную кишку, и, помимо воды, состоит из пищеварительных ферментов, участвующих в расщеплении:
— белков (трипсин),
— жиров (липаза),
— углеводов (амилаза)
— лактозы, содержащейся в молоке (лактаза).
В сутки вырабатывается от 1 до 1,5 литров поджелудочного сока, который, кроме воды, состоит из микроэлементов и ферментов.
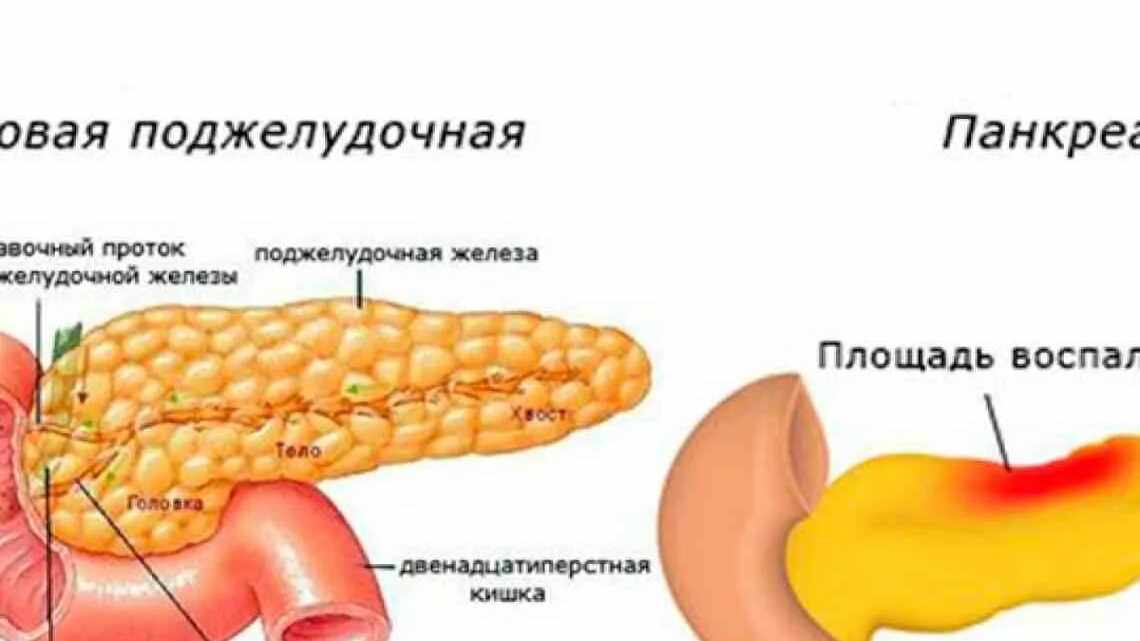
Топография и физиология
Локализуется поджелудочная железа забрюшинно, за желудком, часть её расположена в левом подреберье. Это объясняет боли в эпигастрии, тошноту и рвоту, возникающие при её воспалении. Задней поверхностью она прилегает к задней брюшной стенке, поэтому боли при воспалении часто бывают опоясывающими, иррадиирующими в спину. Проток поджелудочной железы — вирсунгов — впадает в общий жёлчный, который открывается в двенадцатиперстную кишку. Это важно для понимания связи между имеющейся у человека жёлчнокаменной болезнью и, как следствие, возможным развитием панкреатита.
Воспаление поджелудочной железы — причины
Воспаление поджелудочной железы, причины которого могут быть разнообразными, разделяется условно на:
— первичный панкреатит;
— вторичный панкреатит.
Клиническая картина и условная классификация на первичный и вторичный панкреатит зависит от причин, приведших к воспалению.
Первичный панкреатит начинается непосредственно с воспаления поджелудочной железы. Причины:
— длительное употребление алкоголя;
— курение;
— стресс;
— токсическое действие лекарств (фуросемид, глюкокортикостероиды, нестероидные противовоспалительные препараты и др.).
Воспаление поджелудочной железы, причины которого связаны с заболеваниями рядом расположенных органов — это вторичный панкреатит. Его причины следующие:
— жёлчнокаменная болезнь и другие заболевания жёлчного пузыря, в том числе — наличие гельминтов в жёлчном пузыре;
— заболевания печени;
— заболевания паращитовидной железы с повышенной её функцией — гиперпаратиреоидизмом;
— аллергии;
— наследственные заболевания (муковисцедоз);
— болезнь Крона.
Поскольку при воспалении поджелудочной железы причины — самые разнообразные, но одной из самых частых является употребление алкоголя, нужно представлять механизм развития панкреатита в таких случаях.
1. Под воздействием алкоголя увеличивается выработка пищеварительных ферментов поджелудочной железы, и затрудняется их выход в вирсунгов проток. Их воздействие на ткань самой железы приводит к некрозу, а в дальнейшем — к фиброзу (замещению погибших клеток соединительной тканью) и образованию кальцинатов (так называемые «камней», состоящих из кальция и соединительной ткани).
2. Если причиной панкреатита стала аллергия, в организме под воздействием аллергена вырабатываются антитела против тканей самой поджелудочной железы. Возникает хроническое воспаление, в дальнейшем — фиброз: замещению нормально функционирующих клеток поджелудочной железы соединительной тканью.
3. При широко распространённой жёлчнокаменной болезни происходит закупорка общего протока камнем, как результат — ферменты, вырабатываемые поджелудочной железой, «переваривают» ткань самой железы, приводя к тяжёлому воспалительному процессу и фиброзу. Аналогичный механизм развития панкреатита — при наличии гельминтов в жёлчном пузыре.
Воспаление поджелудочной железы — симптомы
При развившемся воспалении поджелудочной железы симптомы болезни немногочисленные, но очень тяжёлые:
— боль;
— диспепсии;
— снижение массы тела (в тяжёлых затянувшихся случаях);
— астения.
1. Боли — основной симптом. Локализация: могут возникать в эпигастрии, часто носят опоясывающий характер, могут отдавать в левую руку. Интенсивные, возникают после приёма алкоголя и острой, жирной, жареной пищи, сладкого. Продолжительность: от нескольких часов до нескольких суток, трудно купируется лекарственными препаратами. Приступы могут повторяться несколько раз в день.
2. Потеря веса связана с развивающимся синдромом мальабсорбции. Это низкое всасывание белков, жиров, углеводов в тонком кишечнике. В кишечник практически не поступают ферменты поджелудочной железы, принимающие в процессе всасывания непосредственное участие. Поэтому организм начинает использовать собственные белки, жиры, микроэлементы, что ведёт к резкой потере мышечной массы и жирового запаса, к гиповитаминозу, а клинически — к резкой слабости, нарушениям сна, адинамии.
3. Диспепсии:
— тошнота;
— рвота, которая не приносит облегчения;
— полифекалия — выделение большого количества жидкого или кашицеобразного кала с остатками непереваренной пищи;
— отрыжки воздухом;
— сниженный аппетит;
— метеоризм — вздутие живота;
— снижение аппетита.
4. Если заболевание приобретает хронический характер, то спустя несколько лет развивается эндокринный синдром: снижается выработка инсулина, что заканчивается в дальнейшем развитием сахарного диабета.
5. В процессе болезни появляются пищевые аллергии, аллергии на лекарственные препараты.
Тяжесть заболевания зависит от масштабов необратимых изменений в поджелудочной железе: от величины зон фиброза. Чем больше такие зоны — тем тяжелее протекает заболевание. К отягощающим факторам относится также наличие сахарного диабета, который значительно осложняет течение панкреатита.
Воспаление поджелудочной железы — лечение
При воспалении поджелудочной железы лечение проводится в специализированном гастроэнтерологическом отделении и включает:
1. Исключение причин, вызвавших заболевания.
2. Постельный режим.
3. Первые два дня — полное голодание, затем — строгое соблюдение диеты, дробное питание.
4. Медикаментозное лечение:
— обезболивающие препараты (при сильных болях — вплоть до наркотических) и спазмолитики;
— препараты, способствующие угнетению образования панкреатического сока и соляной кислоты (Сандостатин, Октреотид — снижают экзогенную секрецию, ингибиторы протоновой помпы, антациды);
— заместительная ферментотерапия (Креон, Мезим — форте, Фестал, Панкреатин и др.);
— антибиотикотерапия, т. к. панкреатит может сопровождаться инфекцией;
— антиоксиданты (витамины С, А, Е, группы В);
— дезинтоксикационная терапия;
— хирургические методы лечения при наличии камней, стенозов или опухолей.
Любые рекомендации по лечению носят исключительно ознакомительный характер, лечение в каждом конкретном случае назначается врачом.
Воспаление поджелудочной железы — профилактика
Мероприятия по профилактике воспаления поджелудочной железы направлены на соблюдение здорового образа жизни: исключение причин, которые вызывают панкреатит (отказ от алкоголя, курения, соблюдение диеты при имеющихся факторах риска), посещение гастроэнтеролога при необходимости и постоянная коррекция лечения, снижение физической нагрузки, исключить посещение бани и сауны. Придерживаясь этих правил, можно избежать развития и тяжёлых осложнений панкреатита.